Nos maladies
Accueil / Nos maladies / La malformation de Chiari
La malformation de Chiari
La malformation de Chiari, ou malformation d’Arnold-Chiari, est une maladie rare, ce qui signifie qu’elle touche moins d’une personne sur 2000 dans la population.
C’est une malformation congénitale, où la partie inférieure du cervelet, au lieu de reposer sur la base du crâne, s’engage dans le trou occipital normalement occupé par le tronc cérébral. Cette malformation augmente ainsi la pression sur la moelle épinière et le cerveau, pouvant causer de multiples symptômes.
Il en existe deux types principaux, désignés par les appellations « type I » et « type II ». D’autres types de malformations plus sévères (types III et IV) ont été décrites mais demeurent bien moins fréquentes.
Pour tout comprendre sur la malformation de Chiari, regardez la vidéo ou découvrez les réponses à vos questions ci-dessous.
Vos questions, nos réponses
Le terme de « malformations de Chiari » regroupe un ensemble hétérogène de malformations de la charnière occipito-cervicale, qui relie la base du crâne aux vertèbres cervicales et à la moelle épinière. Elle se caractérise par une descente anormale des « amygdales cérébelleuses », des structures anatomiques situées à la base du cervelet.
L’IRM cérébrale et de la moelle épinière est le seul examen permettant de diagnostiquer une malformation de Chiari de type I et de rechercher une syringomyélie associée. Le diagnostic de la maladie est posé lorsque les tonsilles (ou amygdales cérébelleuses) sont anormalement basses et viennent s’engager au travers du « foramen magnum » (le trou au centre des vertèbres) lui-même malformé. Le terme de « ptôse des amygdales cérébelleuses » est également employé.
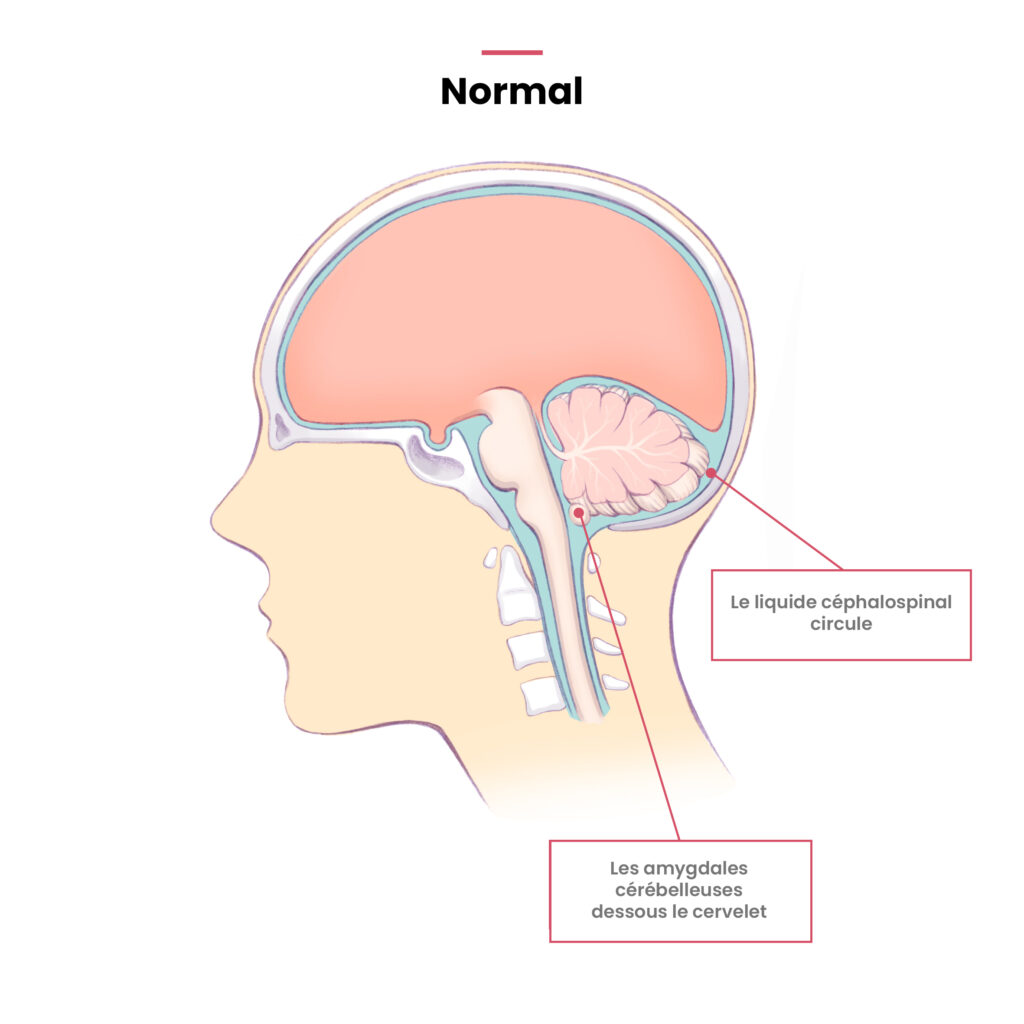
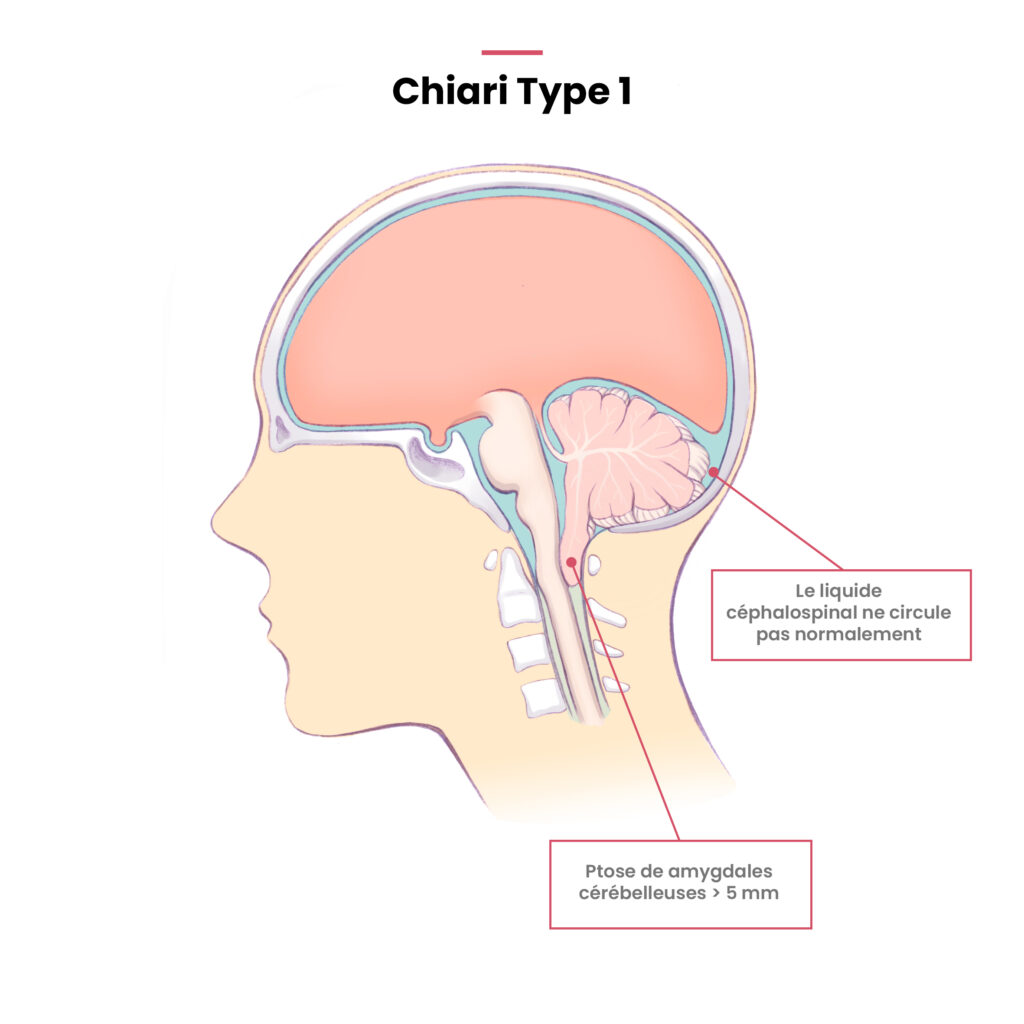
On s’accorde à retenir le diagnostic lorsque la descente des amygdales cérébelleuses est égale ou supérieure à 5 mm et que la circulation du liquide cérébro-spinal (LCS) est entravée. On parle d’ectopie en cas de ptôse de 3 mm à 5 mm. Une ptôse inférieure à 3 mm est considérée comme une variante de la normale.
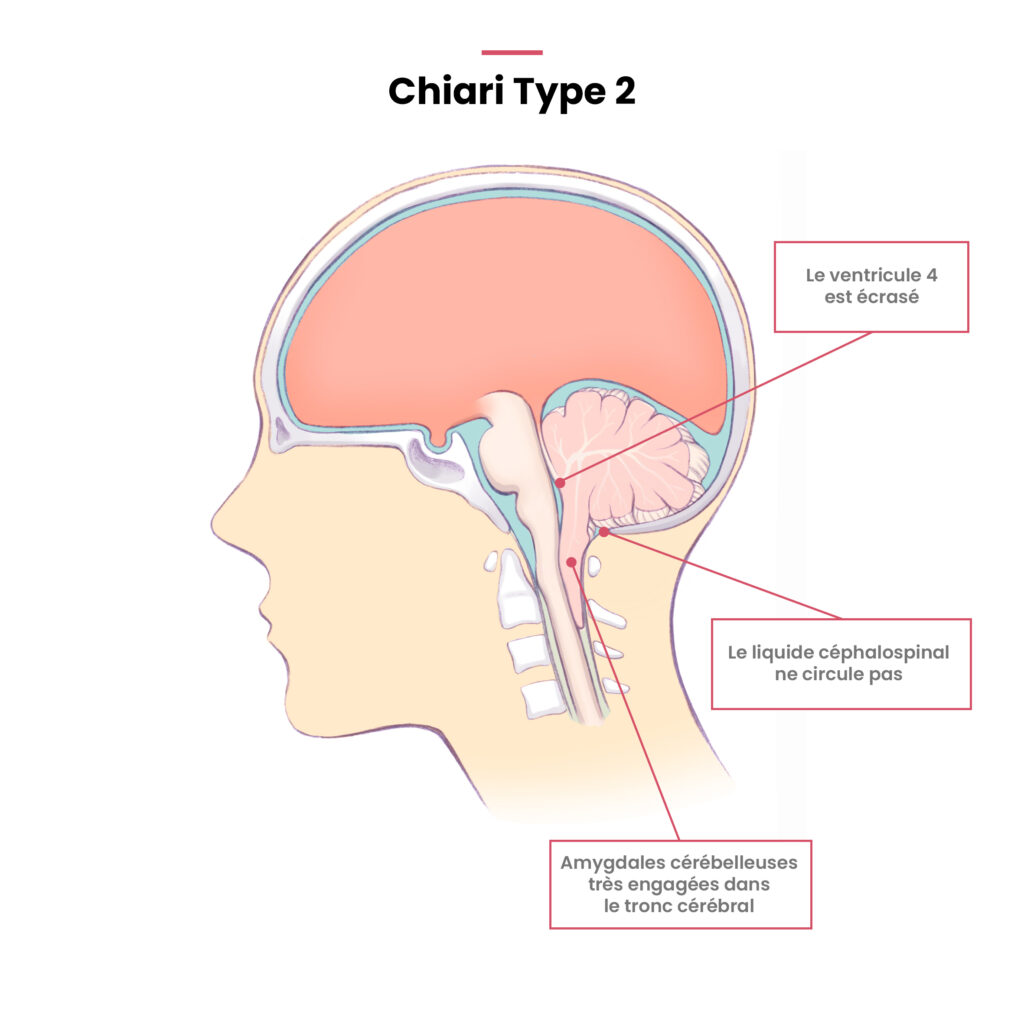
La malformation de Chiari de type II, est quant-à elle principalement diagnostiquée au moyen d’une échographie prénatale ou à la naissance de l’enfant.
 Comme pour toutes les maladies rares, la prise en charge de la malformation de Chiari est organisée par le Plan National Maladies Rares (PNMR), qui désigne un Centre de Référence chargé de coordonner la recherche et la prise en charge des patients, et des Centres de compétences maillant le territoire.
Comme pour toutes les maladies rares, la prise en charge de la malformation de Chiari est organisée par le Plan National Maladies Rares (PNMR), qui désigne un Centre de Référence chargé de coordonner la recherche et la prise en charge des patients, et des Centres de compétences maillant le territoire.
Concernant le Chiari et la Syringomyélie, le Centre de référence coordinateur est le C-Mavem, dirigé par le professeur Fabrice Parker à l’hôpital du Kremlin Bicêtre.
Retrouvez ici la liste et les coordonnées des centres de compétence au plus près de votre domicile.
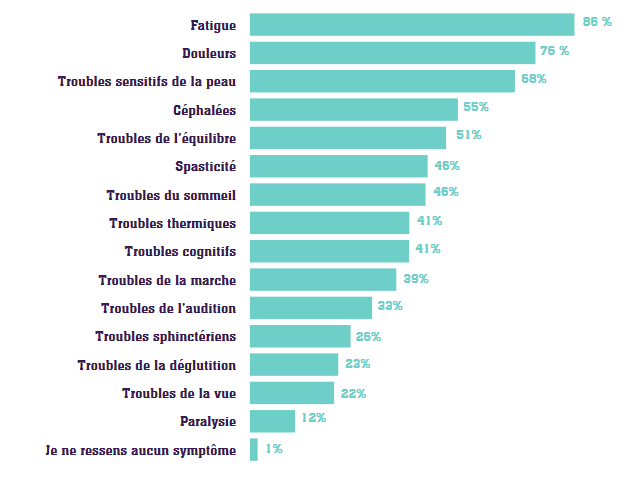
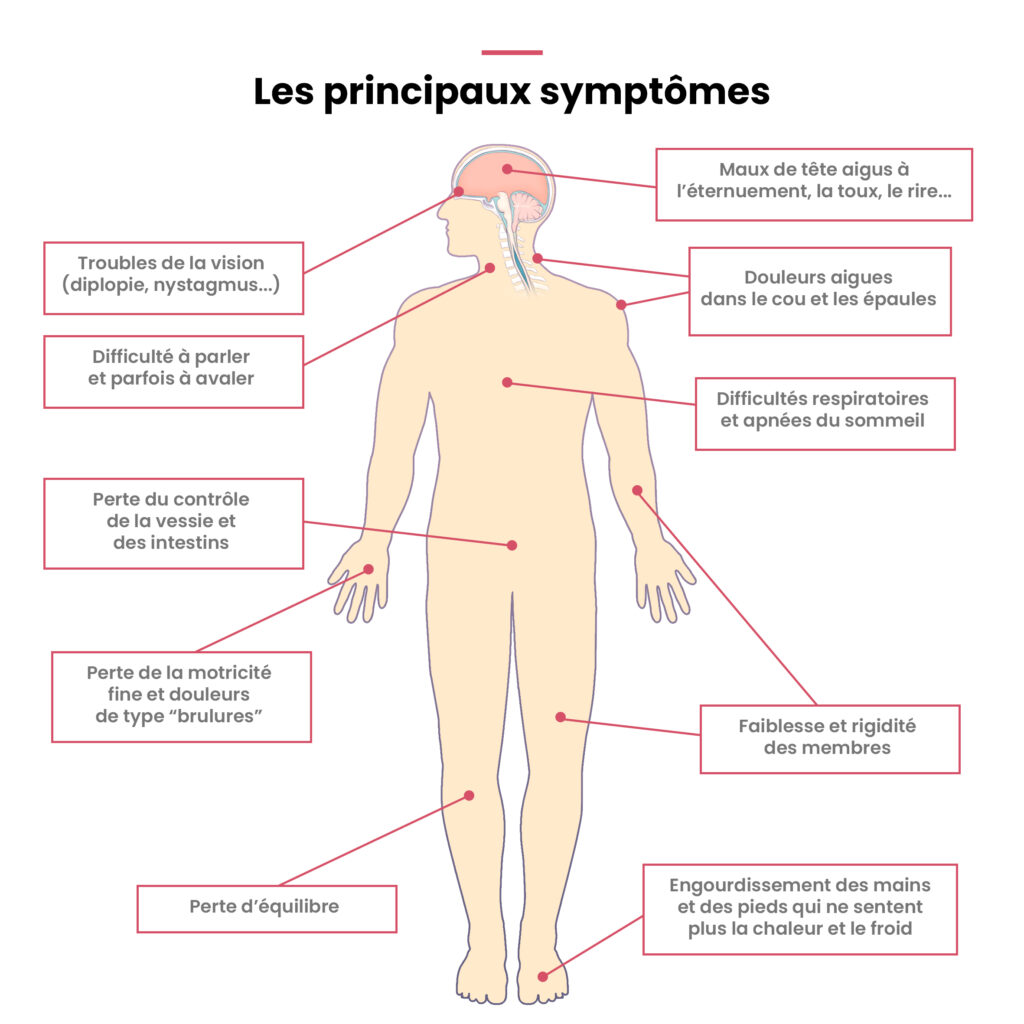 La malformation de Chiari se manifeste par une grande diversité de symptômes, qui varient fortement d’un malade à l’autre. Si l’enquête « Vivre avec » indique une moyenne de 5 symptômes par personne, beaucoup n’en ressentent que 1 à 3, ce qui complique le diagnostic.
La malformation de Chiari se manifeste par une grande diversité de symptômes, qui varient fortement d’un malade à l’autre. Si l’enquête « Vivre avec » indique une moyenne de 5 symptômes par personne, beaucoup n’en ressentent que 1 à 3, ce qui complique le diagnostic.
En effet, ces symptômes et troubles souvent invisibles, sont bien trop souvent considérés comme d’origine psychosomatique, parfois même que le diagnostic a été posé par une IRM.
La malformation de Chiari de type de 1 est encore source d’une errance médicale parfois très longue. Si l’enquête « Vivre avec la syringomyélie et le Chiari » rapporte des cas d’errance de 8 ans et plus, elle est à l’heure actuelle en moyenne de 3 ans.
Les termes médicaux utilisés dans les compte-rendus peuvent parfois être difficile à comprendre. En voici une rapide explication en vidéo :
Les malformations de Chiari se regroupent en deux formes principales :
La malformation de Chiari de type I, qui représente la grande majorité des cas, se caractérise par une descente de plus de 5 mm des amygdales cérébelleuses, situées dans la partie inférieure du cervelet, à travers le trou occipital. Cette malformation, qui bloque la circulation du liquide cérébro-spinal, est la principale cause de syringomyélie, c’est à dire le développement progressif d’une cavité dans la moelle épinière.

La malformation de Chiari de type II est une malformation extensive du système nerveux central, qui se caractérise par une élongation en forme de poche du vermis cérébelleux (structure reliant les deux hémisphères du cervelet), du bulbe et du 4e ventricule. Elle est souvent associée à un spina-bifida et à une hydrocéphalie. La Malformation de Chiari de Type II est très probablement une séquelle d’un dysraphisme spinal (fissure de la colonne vertébrale) survenu à la 4eme semaine de gestation.

D’autres formes de malformations de Chiari de type III et IV sont documentés. Ce sont des formes exceptionnelles, sévères et létales. Diagnostiquées par échographie prénatale, ces malformations font l’objet d’une recommandation d’interruption médicale de grossesse.
Les mécanismes exacts conduisant à l’apparition d’une malformation de Chiari ne sont pas encore connus avec certitude. La communauté médicale s’accorde pour dire que le Chiari a des origines multiples.
Deux causes principales sont généralement évoquées :
Une fosse postérieure sous-dimensionnée et mal fermée pour un développement normal du cerveau.
Une circulation anormale du liquide céphalo-spinal « pousserait» le cervelet hors de la boîte crânienne.
Une malformation de Chiari peut également être acquise en conséquence d’une autre origine pathologique ou traumatique, telles qu’une « masse » dans le cerveau, d’autres maladies rares d’origine génétique ou non (Syndrome d’Ehlers Danlos, craniosténose, achondroplasie, rachitisme, maladie de Marfan, syndrome de Cowen…) ou un accident.
C’est notamment le cas de la malformation de Chiari de type II, souvent associée à un Spina-Bifida, et dont la cause principalement évoquée est une carence maternelle en folates (vitamine B9).
Il n’existe à ce jour aucune certitude quant à l’origine possiblement génétique de la malformation de Chiari.
Toutefois, la fréquence des formes familiales serait de 5%, qu’il s’agisse de cas identifiés au sein de fratries, entre une mère et un de ses enfant, ou entre parents plus éloignés (cousins, grands-parents) On suppose donc que certains cas seraient d’origine génétique.
Les gènes impliqués restent aujourd’hui inconnus et il n’existe pas de test génétique pour détecter le Chiari.
 APAISER S&C finance intégralement ChiariGene, un travail de recherche visant à identifier -si elles existent- des mutations de gènes codants défectueux, pouvant être à l’origine de la malformation de Chiari. L’étude est actuellement en cours.
APAISER S&C finance intégralement ChiariGene, un travail de recherche visant à identifier -si elles existent- des mutations de gènes codants défectueux, pouvant être à l’origine de la malformation de Chiari. L’étude est actuellement en cours.
En présence de symptômes ressemblant à ceux du Chiari, lorsqu’un membre de la famille est atteint, il est prudent de le signaler à votre médecin afin de déterminer si nécessaire de passer une IRM de contrôle.
Le descente des amygdales cérébelleuses, ou anomalie de Chiari, n’est pas rare. On estime qu’elle touche à la naissance près de 8 personnes sur 1000.
La Malformation de Chiari de Type I symptomatique est en revanche une maladie rare. Elle survient quand « l’ectopie » (la descente des amygdales cérébelleuses) augmente avec le temps, entrainant une majoration des signes cliniques et parfois l’apparition d’une syringomyélie.
Bien que les chiffres de la prévalence ne soient pas connus avec exactitude pour la malformation de Chiari de Type I symptomatique, on l’estime à moins d’une personne sur 6000, soit environ 10 000 personnes en France.
L’âge de découverte varie entre 6 ans à 75 ans, avec une plus grande fréquence entre 20 et 35 ans. Avec la plus grande disponibilité et le recours plus fréquent à l’IRM, les découvertes fortuites ne sont pas rares. Il faut donc ajouter à cette estimation un grand nombre de personnes vivant avec une malformation de Chiari asymptomatique sans le savoir.
La malformation de Chiari de type II, dont la prévalence est mieux connue du fait du dépistage prénatal, touche un nouveau-né sur 25 000, soit environ 2400 personnes en France.
Bien que toutes les populations sont touchées sans distinction d’origine, la Malformation de Chiari semble atteindre davantage de femmes que d’hommes à l’âge adulte (57% contre 43%), alors que cette différence n’est pas constatée pour les cas pédiatriques.
Le traitement des malformations de Chiari est chirurgical. L’objectif est la décompression de la fosse postérieure pour dégager suffisamment de place autour de la malformation de manière à retrouver une circulation normale du liquide céébro-spinal et diminuer ou au moins stabiliser les troubles neurologiques.
Selon les cas, plusieurs techniques peuvent être adoptées :
- Craniectomie : ouverture d’une partie de la voute crânienne.
- Laminectomie : retrait d’une partie d’une ou plusieurs vertèbres.
- Duroplastie : (plastie de la dure-mère) incision d’une des membranes qui recouvre le cerveau et pose d’un patch pour élargir celle-ci
- Ablation des tissus : des amygdales cérébrales sont dans très rares cas cautérisées (Controversé).
- Fermeture de la voute crânienne (diverses techniques selon les habitudes du médecin)
L’alternative, lorsque l’intervention chirurgicale n’est pas conseillée est un suivi annuel de l’évolution de la malformation, associé au traitement médicamenteux ou non des symptômes, en particulier de la douleur et des troubles sphynctériens.
Un protocole national de diagnostic et de soins (PNDS) est publié par la Haute Autorité de Santé afin d’informer votre médecin traitant sur la prise en charge thérapeutique de votre pathologie. Les PNDS visent à optimiser et à harmoniser la prise en charge et le suivi des maladies rares.
Les résultats de différentes cohortes de plus de 100 patients donnent les résultats suivants :

Différents facteurs peuvent affecter le résultat de la chirurgie :
Les facteurs liés au patient :
- L’âge,
- la présence d’une syringomyélie, d’autres anomalies osseuses ou neurologiques, en
particulier une scoliose, - l’ancienneté des symptômes
- une hypertension intracrânienne
- une invagination Basilaire (compression du tronc cérébral par la colonne vertébrale)
- des anomalies génétiques
- des symptômes avec une autre origine qu’un Chiari. (Marfan, Ehlers Danlos,
Rachitisme, Craniosténose…)
Les facteurs chirurgicaux :
- Décompression Insuffisante
- Insuffisamment d’os retiré
- Pas d’incision de la dure mère
- Obstruction récurrente
- Les cicatrices perturbent la circulation du LCS
- Recalcification (chez l’enfant)
- Attachement de la moelle épinière
- Complications post-opératoires
- Perturbation de la circulation du LCS
- Instabilité des cervicales
Les symptômes résiduels les plus courants sont les douleurs de type neuropathiques, faiblesse musculaire, trouble de la sensibilité,
troubles sphinctériens et sexuels
Les patients doivent alors adapter leurs conditions de vie. Les symptômes peuvent évoluer au fil du temps : certains patients rapportent qu’un
traumatisme aurait provoqué le retour des symptômes.
Toute intervention neurochirurgicale peut avoir différents effets indésirables, liés à l’anesthésie (fatigue, difficultés pour parler ou respirer) ou à des complications communes a toute intervention chirurgicale (infection, hématome). Elles peuvent nécessiter un traitement antibiotique.
La fatigue, les troubles du sommeil, de l’attention, de la mémoire ou l’irritabilité sont les effets les plus communément observés lors de la convalescence. Il faut en avoir conscience et ne pas hésiter à en parler à votre entourage, votre praticien et le cas échéant, à un psychologue.
Le neurochirurgien vous informe de la durée probable de votre convalescence, mais il faut garder à l’esprit que celle-ci varie fortement d’une personne à l’autre. Les activités quotidiennes, ainsi que la conduite et la pratique sportive, sont reprises petit à petit, mais il faut toujours les accompagner de périodes de repos pour ne pas s’épuiser.

Cette question nous est très souvent posée.
Tout d’abord, il est important de préciser que cette question concerne une intervention dite « section filum terminale en extradural » pratiquée dans une seule clinique espagnole.
Les hôpitaux universitaires espagnols pratiquent pour le traitement de la malformation de Chiari, la décompression de la charnière selon le consensus international de neurochirurgie.
Qu’est-ce que le filum terminale ?
La « section du filum terminale » (SFT) en extradural proposée par des équipes étrangères repose sur l’idée que sectionner le filum en bas de la moëlle, cela va faire « remonter » les amygdales cérébelleuses. Cette affirmation ne tient pas compte de deux réalités :
– Le ligament dendelé rattache la moëlle à chaque niveau de vertèbre ;
– Le « filum terminale » dans sa partie extradural s’insère entre les vertèbres du coccyx et ne peut être sectionné en extradural.
Toutes les sociétés savantes internationales sont d’accord sur le fait que la SFT en intra ou extradural n’est pas une prise en charge qui a fait scientifiquement ses preuves dans le traitement de la malformation de Chiari.
Les sociétés françaises de neurochirurgie ont publié à cet effet un communiqué :
A noter : la section du filum terminal en intradural est pratiquée en France dans certaines indications comme dans le cas de moelle attachée basse.

